V AUTOMATIZACI MEDIKAČNÍHO PROCESU, A TEDY I BEZPEČNOSTI, ZA EVROPOU ZAOSTÁVÁME
Pochybení v podávání léků a celková neefektivita medikačního procesu mají mnohem větší rozměr, než si připouštíme. V českých zdravotnických zařízeních se proces medikace, na rozdíl od jiných procesů v nemocnici, za posledních několik desetiletí příliš neinovoval. Na poli bezpečnosti a efektivity tak máme co dohánět. Jakým směrem se v oblasti automatizace medikačního procesu ubírají nejen vyspělejší země, ale i naši středoevropští sousedé?
Ordinace a podávání léků jsou vůbec nejčastější proces, který se v nemocnicích odehrává. Ačkoli jde o proces relativně jednoduchý, je považován za nejrizikovější proces v nemocnicích, protože pochybení během preskripce, přípravy a podávání léků patří k těm nejčastějším. Běžně nemocnice s např. 500 lůžky podá přes 1 600 000 léků za rok (při průměrných 9 lécích podaných pacientovi za den). Množství a typologii chyb, kterých se přitom dopouští, ovšem často ani nesleduje. I při správnosti podávání léků na úrovni 99,9 % by přitom v takové nemocnici došlo za rok k 1 643 medikačním chybám; 99,9% spolehlivost je ale ve stávajících podmínkách českých nemocnic nedosažitelná, mnohem reálnější je tak spolehlivost na úrovni 95 %. Při té se ale v uvedeném případě nemocnice dopouští ročně více než 82 000 medikačních chyb.
Podle Evropská asociace nemocničních lékárníků (EAHP) vzniká 39 % pochybení již při preskripci léku lékařem, 23 % v procesu logistiky a přípravy, tedy v lékárně či na odděleních, a zbývajících 38 % při podání léku sestrou. Ačkoli většina chyb v medikaci nezpůsobí pacientovi nežádoucí účinek, některá pochybení znamenají nejen zhoršení pacientova stavu, ale pro nemocnici také dodatečné náklady na jeho léčení. Tyto náklady přitom nejsou malé. Naopak, dosahují i několika desítek miliónů korun ročně, podle velikosti nemocnice.
Medikační chyby společenskou pozornost příliš nevzbuzují
Přestože zájem o pochybení ve zdravotnictví postupně narůstá, a to i díky mediálním kauzám posledních několika let, je v porovnání s oblastmi s vysokou mírou rizika stále výrazně menší. Zatímco v letecké dopravě, chemickém průmyslu či jaderné energetice dochází při neštěstí k hromadným ztrátám na životech a rozsáhlým majetkovým škodám, chyby ve zdravotnictví se týkají jednotlivců. Společenskou a politickou pozornost proto příliš nevzbuzují. To ovšem neznamená, že nejsou závažné a už vůbec ne, že se nedějí.
V českých nemocnicích se medikační proces v uplynulých desetiletích zásadněji neinovoval – uplatňuje se stále stejná manuální příprava léků decentralizovaná na odděleních. Oproti klinické části nemocnic, ústavní lékárny nevyužívají technologie běžné ve světě, jen zřídkakdy je do medikačního procesu zapojen klinický farmaceut, aby dohlédl na správnost preskripce ze strany lékaře, možnosti ověřit správnost podání jsou limitované.
Příliš mnoho času sester je stráveno rutinními úkoly souvisejícími se správou lékové zásoby (objednávání, přejímka, popisování a přelepování krabiček, přerovnávání balení apod.), přesto je skutečný objem a stav zásob léků na odděleních obvykle „velká neznámá“. Zpravidla neexistuje jakákoli forma evidence léků nacházejících se mimo ústavní lékárnu, protože kliniky skladovou evidenci nevedou, a to ani v „papírové“ podobě. Léky na odděleních, kterým hrozí exspirace, se nabízejí v rámci vnitřní neoficiální „burzy“ jiným oddělením, např. e-mailem mezi sestrami. Tyto léky pak nelze z důvodu jejich netransparentního pohybu správně zaúčtovat, a vykázat tak reálné náklady na léčbu daného pacienta.
Skutečná chybovost v medikaci se nesleduje, a tudíž nevyhodnocuje – chybám proto nelze bez změny systému ani příliš předcházet. Nezanedbatelným faktorem zvyšujícím rizikovost procesu je fakt, že sestry jsou v průběhu přípravy a podávání léků vyrušovány jinými pacienty či návštěvami pacientů, spěchají a po dlouhých směnách bývají unavené.
Medikační proces hodný 21. století
Bezpečnost procesu podávání léků se zvyšuje se zavedením nových technologií a inovativních přístupů. Ve vyspělých zemích je současnou nejbezpečnější a nejefektivnější praxí automatizovaný centralizovaný systém přípravy léků s využitím jednodávkových balení opatřených čárovým kódem. Právě využití čárových kódů na jednodávkách léků má z hlediska zvýšení bezpečnosti i celkové efektivity největší dopad. Omezení chybovosti touto cestou potvrdily mnohé studie – např. bostonská nemocnice Brigham and Women’s udává snížení počtu chyb v síle léků o 41 %, pokles výskytu nežádoucích dopadů těchto chyb o 51 % a redukci chyb v čase podávání o 27 %. K vyznačování čárových kódů na jednodávkách léků nabádá i EAHP, podle té lze touto změnou snížit chybovost v medikaci o 41,4 %.
Základním celosvětově platným pravidlem v oblasti podávání léků je dodržení sedmi zásad: (1) správnému pacientovi je podán (2) správný lék, a to ve (3) správné dávce, ve (4) správný čas a (5) správným způsobem. Současně je o všem vedena (6) správná dokumentace a pacient dostane (7) správné informace o léku. Automatizovaná příprava jednodávek centralizovaná v ústavní lékárně v kombinaci s využitím softwarové kontroly interakcí léků při jejich preskripci lékařem a elektronické verifikace čárového kódu léku i pacienta před podáním u lůžka znamená maximální zvýšení bezpečnosti pacienta, a tedy splnění těchto zásad beze zbytku.
Takto inovovaný medikační proces tvoří uzavřený cyklus (viz obr.) a díky elektronizaci na všech jeho úrovních je integrován s procesem distribuce a správy léků.
Obr. Schéma bezpečného a efektivního medikačního procesu
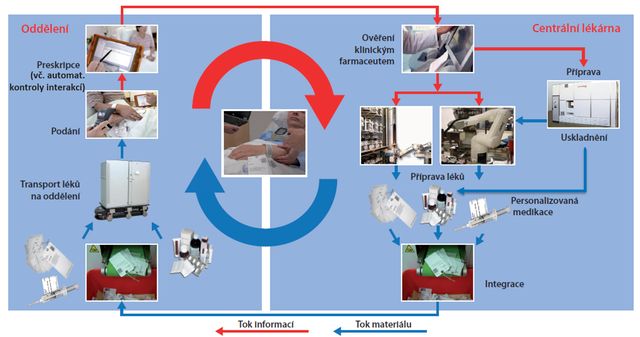
Ve zkratce vypadá následovně: Lékař při elektronické preskripci využívá software na kontrolu interakcí léků. Klinický farmaceut ordinaci ověří, případně zkoriguje. V ústavní lékárně jsou léky roboticky přebaleny do sáčků obsahujících jednodávku konkrétního léku, na kterých je vytištěn čárový kód a další potřebné informace o léku (název léku, účinná látka, jeho síla, číslo šarže, datum exspirace atd.). Jednodávky jsou automaticky umístěny ve skladové části systému, přičemž velikost zásoby léků je elektronicky kontrolována na úrovni 5denní potřeby nemocnice. Robot z této zásoby pak podle preskripce lékaře připravuje „balíčky“ jednodávek léků pro jednotlivé pacienty na následujících 12-24 hodin. Sestry ve správnou dobu takto připravené léky podávají a skenují přitom kód pacienta i kód jednodávky.
Nepoužité léky oddělení vracejí do nemocniční lékárny, kde robot každou vrácenou jednodávku po načtení jejího čárového kódu navrátí na původní místo ve svém skladovacím prostoru a použije pro přípravu další terapie. Systém automaticky kontroluje zásobu léků (hlásí potřebu doplnění), expirační dobu léků (vybírá vždy starší léky před novějšími, případně prošlé léky vyřazuje) a zajišťuje celkovou skladovou evidenci. V každém okamžiku je zřejmé, kolik léků a kde přesně se v nemocnici nachází.
Léková zásoba v příručních skladech na odděleních je též ve formě jednodávek a slouží pro podávání léků při náhlé změně medikace, příjmu pacienta apod. Systém automaticky připravuje dávky pro doplnění těchto příručních skladů, a to podle stanovené velikosti (obvykle 4denní potřeba oddělení), aniž by sestry musely léky objednávat.
Dočkáme se?
Vedle zvýšení bezpečnosti pacienta, které je již samo o sobě pádným argumentem pro změnu, dochází i k úspoře nákladů nemocnice. A to jak díky možnosti snížení nákladů na léky (snížení zásob léků na odděleních, zamezení ztrát léků, jejich exspiraci apod.), tak díky celkovému zefektivnění procesu. Množství léků v nemocnici je po logistické stránce optimální a systém řeší také obvykle nevyhovující skladovou evidenci na odděleních. Sestrám tak šetří čas, který tráví nejen přípravou léků, ale i administrací lékových skladů.
Takto pojatý proces medikace je díky elektronizaci na všech jeho úrovních integrován s procesem distribuce a správy léků do jednoho uzavřeného cyklu (viz obr.), který je zcela transparentní až do úrovně každé jednodávky. Řešení může fungovat jak v jednotlivých nemocnicích, tak v síti nemocnic na úrovni celého regionu. V českých nemocnicích zatím implementováno nebylo, ale vzhledem k potřebě zvyšovat bezpečnost a přitom snižovat náklady na zdravotní péči za zvážení rozhodně stojí. Obzvlášť, když tato technologická a procesní změna ve stále větší míře proniká i do sousedních postkomunistických zemí.
